「我到台東服務比台東有需要的病童和家長北上來得簡單而且更有效率…」原任職台大醫院骨科醫師吳欣翰因信仰選擇到偏鄉服務,也帶來東基與台大小兒骨科團隊「無縫接軌」兩院共同照護腦麻兒的計畫,首位案例「小蓁」,因罹患腦性麻痺,踝關節變形,腳掌無法觸地,經手術治療後,如今已可練習站立。
看見偏鄉醫療需求,年僅30出頭的吳欣翰醫師決定到東基行醫,並且和台大醫院小兒骨科談好「無縫接軌」合作計畫,吳欣翰說,透過計畫,將可協助需要更多專業團隊介入的病人轉接台大治療,而動完手術的病人,可留在台東由他接手後續的追蹤、復健,免去舟車勞頓。
東基第一個小兒骨科「無縫接軌」案例是來自唸國中的「小蓁」(化名)今年15歲,出生的時候只有25週大、662公克,是一位早產兒,因腦性麻痺造成運動、認知、學習等極重度的障礙。吳欣翰醫師和台大小兒骨科團隊及陳媽媽充分溝通後,隨即透過這項「無縫接軌」計畫,安排小蓁直接到台大就醫,並在台大手術、由東基後續追蹤。
多年來媽媽帶著小蓁四處尋醫,卻始終未果,小臻媽媽說,在兩院合作下,不須帶著小臻千里迢迢回台大複診,省去龐大交通支出,而小蓁的復原狀況也相當良好,今年4月中旬,已可開始練習站立。
吳欣翰強調,很多小兒骨科的病灶,若能在孩子小的時候就妥適處理,會比孩子長大後再處理來得簡單。他表示,東基和台大醫院談好「無縫接軌」的合作計畫,截至今年5月,共有5位病人使用這項計畫,小蓁則是這個計畫的第一個案例。
這項「無縫接軌」不只連結台大醫院,也顧及偏鄉弱勢者的需要。例如,東基「行動早療」團隊在山村聚落服務時,若發現腦性麻痺、關節變形等需要協助的孩童,會和家長溝通並先行拍照給吳欣翰醫師,由他初步評估是否需要門診的進一步檢查。若需要到東基門診,而患者和家長又無法到院就醫時,吳欣翰願意走出醫院到宅做初步的家庭訪問和說明,讓「無縫接軌」的醫療服務連結偏鄉與都會,真正落實幫助需要的孩子。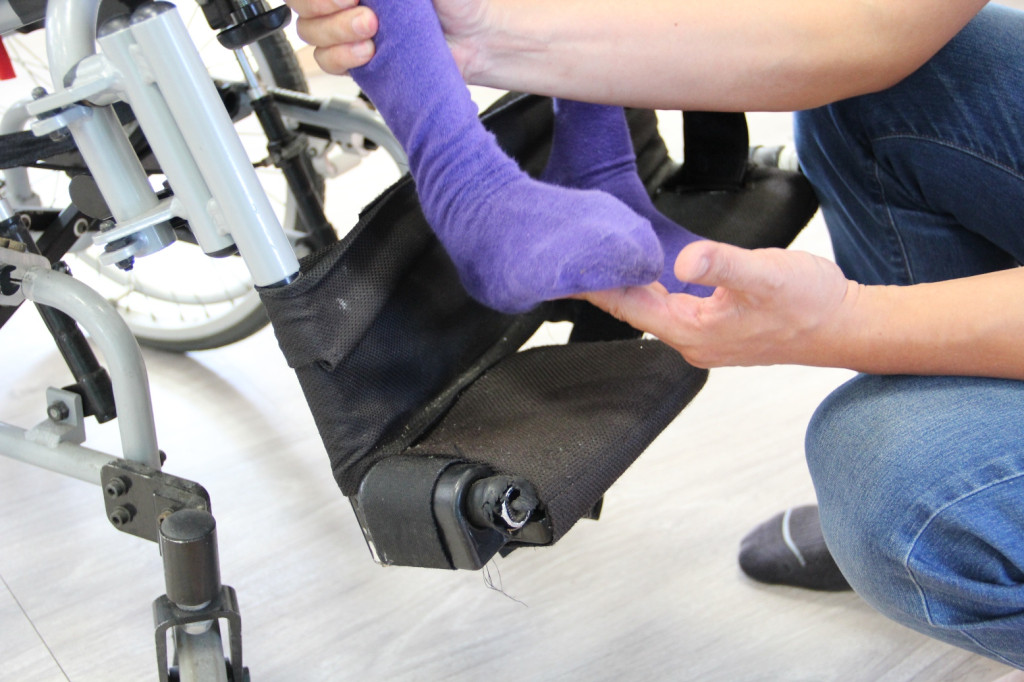
「小蓁」的兩個腳掌,原本是內翻,僅外緣可以觸地;手術後則可以平踩。圖/東基提供


